Autoimmunologiczne zapalenie wątroby (AZW) jest przewlekłą chorobą wątroby o nieznanej przyczynie, związanej ze zwiększonym stężeniem γ-globulin we krwi i obecnością krążących tzw. autoprzeciwciał tkankowych, czyli przeciwciał skierowanych przeciwko własnym tkankom. W leczeniu stosuje się przede wszystkim glikokortykosteroidy i azatioprynę
Co to jest autoimmunologiczne zapalenia wątroby i jakie są jego przyczyny?
Autoimmunologiczne zapalenie wątroby (AZW) to przewlekła choroba miąższu wątroby. Nieleczona nieuchronnie prowadzi do zniszczenia struktury oraz pogorszenia czynności narządu i w efekcie, do marskości wątroby.
Przyczyna choroby jest nieznana. Uważa się, że u jej podłoża leżą predyspozycje genetyczne osoby chorej do tak zwanej reakcji z autoagresji, czyli do ataku komórek układu odpornościowego na własne białka, zlokalizowane w tym przypadku na komórkach wątrobowych. Nie wiadomo dokładnie, w którym momencie rozpoczyna się taki atak oraz co stanowi czynnik wyzwalający (nie wyklucza się, że może to być wirus, bakteria bądź związek chemiczny, np. leki). Efektem tego są widoczne w mikroskopie świetlnym nacieki z komórek zapalnych w tkance wątrobowej i ogniska martwicy miąższu wątroby, czyli skupiska obumarłych komórek wątrobowych, zastępowanych z czasem przez tkankę włóknistą. Cały proces, raz uruchomiony, toczy się stale przez wiele lat, prowadząc do postępującego włóknienia wątroby. Choroba ma tendencję do przebiegania rzutami, z okresami zaostrzeń i samoistnego przygasania reakcji zapalnej, ale nigdy nie ustępuje całkowicie, jeżeli nie zostanie wdrożone odpowiednie leczenie przeciwzapalne.
Dowodem na genetyczne podłoże tej choroby jest jej częste współwystępowanie z innymi chorobami autoimmunologicznymi (np. z bielactwem, chorobami tarczycy, reumatoidalnym zapaleniem stawów), zachorowania na AZW lub inne choroby autoimmunologiczne wśród bliskich krewnych oraz warunkowany genetycznie typowy układ tak zwanych antygenów zgodności tkankowej, który obserwuje się u dużej części chorych.
Cechą charakterystyczną choroby jest zwiększone stężenie gammaglobulin w osoczu i obecność we krwi różnych przeciwciał, skierowanych przeciwko własnym antygenom (autoprzeciwciał), co stanowi podstawę podziału AZW na typy kliniczne.
Więcej na temat gammaglobulin w osoczu dowiesz się w artykule Albuminy
Jak często występuje autoimmunologiczne zapalenie wątroby?
W Europie i Ameryce Północnej roczną zapadalność u rasy białej ocenia się na 0,67–2/100 000. Zachorowania występują w każdym wieku, najczęściej w grupach wiekowych 10–30 i 40–60 lat. Kobiety chorują 4 razy częściej niż mężczyźni.
Autoimmunologiczne zapalenie wątroby - objawy
Przebieg choroby jest zróżnicowany, od bezobjawowego do bardzo ciężkiego, prowadzącego do niewydolności wątroby, w zależności od wieku, typu AZW i (prawdopodobnie) płci. Gorsze rokowanie i szybszą progresję do marskości wątroby obserwuje się w młodzieńczym AZW typu II i zwykle u dziewcząt, ale nie zawsze udaje się wykazać jakąkolwiek zależność.
Najczęściej AZW przebiega pod postacią skąpoobjawowego przewlekłego zapalenia wątroby, w którym żaden objaw nie jest charakterystyczny i nie stanowi podstawy do rozpoznania. Zwykle dominującą, a niekiedy jedyną i bagatelizowaną skargą chorego, jest znużenie, utrudniające codzienną aktywność i nasilające się w ciągu dnia. Ponadto, chorzy mogą sporadycznie skarżyć się na nieokreślone pobolewania lub uczucie ciężaru w prawym podżebrzu, wzdęcia, zaburzenia łaknienia, świąd skóry, a u młodych kobiet mogą się pojawić takie zaburzenia hormonalne, jak wzmożone owłosienie, nieregularne miesiączki czy nasilony trądzik. W postaci przewlekłej rozpoznanie AZW bywa trudne i jest często przypadkowe.
Objawowe autoimmunologiczne zapalenie wątroby cechuje się mniej lub bardziej nasiloną żółtaczką i innymi dolegliwościami, przypominającymi ostre wirusowe zapalenie wątroby (nudności, wymioty, jadłowstręt, gniotący ból w nadbrzuszu, męczliwość, bóle stawów, mięśni, stan podgorączkowy) i z tą chorobą musi być przede wszystkim różnicowane.
Czasami przebieg objawowego AZW bywa tak burzliwy i ciężki, że prowadzi szybko do niewydolności wątroby. Dawniej były to przypadki śmiertelne, obecnie są wskazaniem do przeszczepienia wątroby.
Bywa też, że początek i wieloletni przebieg są całkowicie bezobjawowe aż do momentu rozpoznania marskości wątroby.
Co robić w razie wystąpienia objawów?
Pojawienie się żółtaczki (żółte zabarwienie skóry, białkówek oczu i ciemna barwa moczu), niezależnie od przyczyny, wymaga zawsze zgłoszenia się do lekarza i diagnostyki. Na ogół niezbędna jest konsultacja specjalistyczna, zatem lekarz pierwszego kontaktu zwykle kieruje pacjenta do poradni hepatologicznej albo na oddział szpitalny o takim profilu. W przypadku żółtaczki połączonej z nasilonymi objawami ogólnymi (znaczne osłabienie, wymioty, krwawienie ze śluzówek nosa i jamy ustnej, zaburzenia świadomości – splątanie, powiększanie obwodu brzucha, drżenie rąk) zgłoszenie do lekarza powinno być niezwłoczne, a często wskazane jest nawet wezwanie pogotowia ratunkowego.
Uwaga!
Nie należy czekać do samoistnego ustąpienia objawów ani na własną rękę przyjmować żadnych leków, które mogą dodatkowo pogarszać czynność wątroby.
Jak lekarz stawia diagnozę?
Wykluczenie innych chorób
Żółtaczka i/lub nieprawidłowe aktywności takich enzymów wątrobowych, jak aminotransferaza alaninowa (ALT) i aminotransferaza asparaginianowa (AST), stanowią podstawę do podjęcia różnicowania z innymi chorobami wątroby.
Polecamy: Aminotransferazy alaninowa i asparaginowa (AlAT i AspAT)
Wywiad
W pierwszym rzędzie lekarz zbierze dokładny wywiad od pacjenta lub jego rodziny na temat aktualnych dolegliwości i zdarzeń poprzedzających zachorowanie, które mogłyby mieć związek z wymienionymi zaburzeniami. Lekarz musi ustalić, czy podobne epizody zdarzały się w przeszłości, czy występowały podobne zachorowania w najbliższym otoczeniu chorego lub w jego rodzinie, czy chory był w ostatnich kilku miesiącach poddawany zabiegom z naruszeniem ciągłości naturalnych barier ochronnych, jakimi są skóra i błony śluzowe (inwazyjne zabiegi medyczne, tatuaże, kolczykowanie itp.), czy zachorowanie ma związek z błędem dietetycznym, spożywaniem alkoholu, przyjmowaniem w ostatnim czasie leków, ziół, odżywek, czy chory wyjeżdżał do krajów strefy tropikalnej itd.
Po wykluczeniu zakażeń wirusowych (które najczęściej powodują ostre i przewlekłe zapalenie wątroby), a także tła toksycznego i kamicy dróg żółciowych (zobacz: Kamica przewodowa), uwzględnia się AZW jako możliwą przyczynę zachorowania, zwłaszcza gdy pacjentem jest kobieta z objawami innych chorób autoimmunologicznych albo zaburzeń hormonalnych. Wśród badań laboratoryjnych największą wartość diagnostyczną ma stwierdzenie zwiększonego stężenia immunoglobulin w osoczu, a w szczególności immunoglobulin klasy IgG (co najmniej 1,5 x górny zakres normy) oraz obecności krążących autoprzeciwciał. Do najczęściej spotykanych należą: przeciwciała przeciwjądrowe (ANA), przeciwko mięśniom gładkim (ASMA), przeciwko antygenowi mikrosomalnemu wątroby i nerek (anty-LKM), i antygenowi rozpuszczalnemu wątroby (anty-SLA). Inne są dużo rzadsze. Brak zwiększonego stężenia immunoglobulin klasy IgG świadczy o tym, że rozpoznanie AZW jest mało prawdopodobne.
Polecamy: Badania laboratoryjne wykorzystywane w reumatologii
Biopsja wątroby
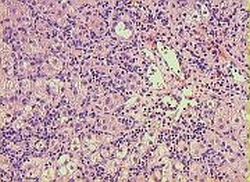
Ryc. 1. AZW - widoczny naciek zapalny w przestrzeni wrotnej
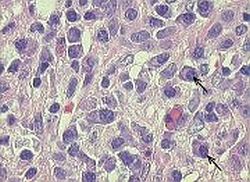
Ryc. 2. AZW - liczne komórki plazmatyczne w nacieku zapalnym (strzałki)
Źródło: „Choroby wewnętrzne” pod red. prof. A. Szczeklika, Medycyna Praktyczna, Kraków 2006
W celu potwierdzenia diagnozy, ustalenia stopnia zaawansowania choroby i jej aktywności niezbędna jest biopsja (czyli nakłucie diagnostyczne) wątroby. Obraz histologiczny aktywnego AZW jest dość charakterystyczny i decyduje o rozpoznaniu. W materiale pobranym podczas biopsji, czyli bioptacie, muszą być obecne nacieki zapalne z komórek jednojądrzastych, przede wszystkim z komórek plazmatycznych, ogniska martwicy wewnątrz zrazika wątrobowego, a także charakterystyczna dla AZW martwica brzeżna, zwana inaczej kęsową.
Ponadto przydatne może być badanie elastograficzne, czyli pomiar sztywności wątroby. Badanie to pozwala ocenić zaawansowanie włóknienia wątroby i może mieć zastosowanie w monitorowaniu leczenia. Jest to nieinwazyjne badanie, coraz bardziej powszechne i dostępne.
Autoimmunologiczne zapalenie wątroby - leczenie
Aktywny proces zapalny w tkance wątrobowej, zwykle w połączeniu z nieprawidłową aktywnością ALT i AST, niekiedy żółtaczką i obecnością zwiększonych stężeń immunoglobulin, wymaga leczenia, które ma na celu stłumienie niepożądanej reakcji ze strony układu odpornościowego. Takie leczenie nazywa się fachowo leczeniem immunosupresyjnym. Ponad 80% chorych wykazuje dobrą reakcję na klasyczny schemat leczenia, który opiera się na doustnym podawaniu glikokortykosteroidu (zwykle prednizonu lub prednizolonu) samego lub w połączeniu z azatiopryną.
Leczenie obejmuje dwie fazy:
- indukcję remisji (w uproszczeniu – wywołanie cofania się choroby)
- wieloletnie leczenie podtrzymujące.
Celem leczenia jest uzyskanie remisji, czyli wycofanie się objawów oraz normalizacja wskaźników wątrobowych.
Leczenie rozpoczyna się od dużych dawek glikokortykosteroidu (GSK) – a po uzyskaniu zmniejszenia aktywności ALT co najmniej o 50% wartości wyjściowej, rozpoczyna się stopniowe zmniejszanie dawki do minimalnej skutecznej i dodaje azatioprynę. Kuracja GSK trwa zwykle około 2 lat.
Zwykle po odstawieniu glikokortykosteroidu wskazane jest leczenie podtrzymujące azatiopryną przez kolejne 2 lata i dopiero po tym okresie całkowite wycofanie się z leczenia pod warunkiem utrzymywania się przez cały czas prawidłowej aktywności enzymów wątrobowych. W przypadku przeciwwskazań lub nietolerancji azatiopryny lekarz może rozważyć zastosowanie mykofenolanu mofetylu. Leczenie immunosupresyjne obarczone jest wieloma powikłaniami (mogą wystąpić, m.in.: gorączka i zakażenia, nadciśnienie tętnicze, osteoporoza, uszkodzenie szpiku kostnego, niedokrwistość, zaburzenia rytmu serca i in.), ale jest konieczne, ponieważ, jak już wspomniano, choroba nie ustępuje samoistnie i ma niekorzystne rokowanie.
U około 10% pacjentów objawy nie ustępują mimo leczenia (tzw. steroidooporne AZW). Jedną z przyczyn steroidooporności może być nadużywanie alkoholu, powodujące zaostrzenie przebiegu choroby lub nieprzyjmowanie leków – abstynencja jest więc bezwzględnie konieczna. Zachodzi wtedy konieczność zastosowania innych leków immunosupresyjnych, zwykle jest to mykofenolan mofetylu, cyklosporyna, takrolimus lub sirolimus.
Podczas leczenia glikokortykosteroidami zaleca się suplementację wapnia i witaminy D zgodnie ze wskazaniami lekarza.
W zaawansowanej postaci AZW z niewydolnością wątroby jedyną możliwością leczenia może być przeszczepienie wątroby.
Czy możliwe jest całkowite wyleczenie autoimmunologicznego zapalenia wątroby?
Niekiedy udaje się osiągnąć trwałą remisję choroby (czyli ustąpienie objawów) i skutecznie zakończyć leczenie już po pierwszej kuracji. Niestety, u większości chorych po pewnym czasie następuje reaktywacja choroby i konieczność powrotu do leczenia immunosupresyjnego. Zwykle lekarz zleci wtedy leczenie podtrzymujące, np. niewielką dawką GSK, które prowadzi się wówczas do końca życia. Czasami proces chorobowy w wątrobie toczy się pomimo normalizacji wyników laboratoryjnych i ustąpienia dolegliwości, dlatego warunkiem zakończenia kuracji jest prawidłowy obraz wątroby w badaniu histopatologicznym (z materiału uzyskanego podczas biopsji wątroby).
Rokowanie w AZW zależy przede wszystkim od odpowiedzi na leczenie glikokortykosteroidami. W przypadku rozpoznania choroby przed rozwinięciem się marskości wątroby – po osiągnięciu remisji objawy, w tym zmęczenie, zwykle ustępują i możliwy jest powrót do pełnej aktywności życiowej.
Co trzeba robić po zakończeniu leczenia autoimmunologicznego zapalenia wątroby?
Należy pamiętać, że w większości przypadków następuje nawrót choroby, zwykle w ciągu 12 miesięcy. Nie zawsze przekłada się to na złe samopoczucie i inne objawy kliniczne, dlatego bardzo ważna jest regularna kontrola w poradni chorób wątroby (czyli hepatologicznej) i wykonywanie badań laboratoryjnych zgodnie ze wskazaniami lekarza. Ponowny wzrost aktywności aminotransferaz (ALT i AST) jest sygnałem, że najprawdopodobniej trzeba wrócić do leczenia farmakologicznego.
Warto przypomnieć, że na zakończenie leczenia trzeba poddać się kontrolnej biopsji wątroby. Z uwagi na skąpoobjawowy lub bezobjawowy charakter choroby ani normalizacja ALT i ASL, ani zmniejszenie stężenia immunoglobulin klasy IgG nie są dowodem na wyciszenie procesu zapalnego w tkance wątrobowej. Utrzymywanie się obecności we krwi autoprzeciwciał nie ma znaczenia rokowniczego i nie stanowi potwierdzenia aktywnego procesu zapalnego.
Co robić, aby uniknąć zachorowania?
Nie znamy przyczyny choroby, a więc niemożliwe jest zastosowanie jakiegokolwiek środka zapobiegawczego. U osób, których najbliżsi krewni chorują na AZW albo inną chorobę z autoagresji, wskazana jest czujność diagnostyczna, czyli zgłaszanie się do lekarza w razie pojawienia się jakichkolwiek niepokojących objawów.